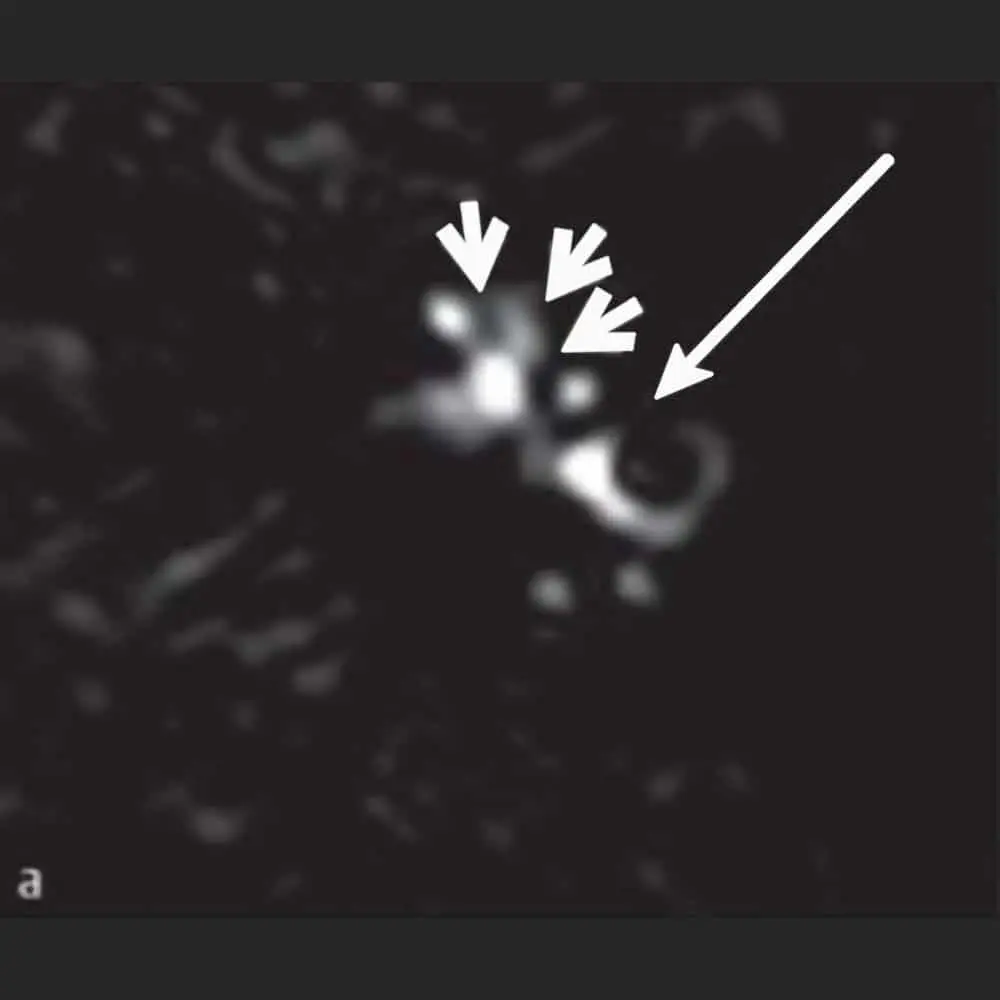
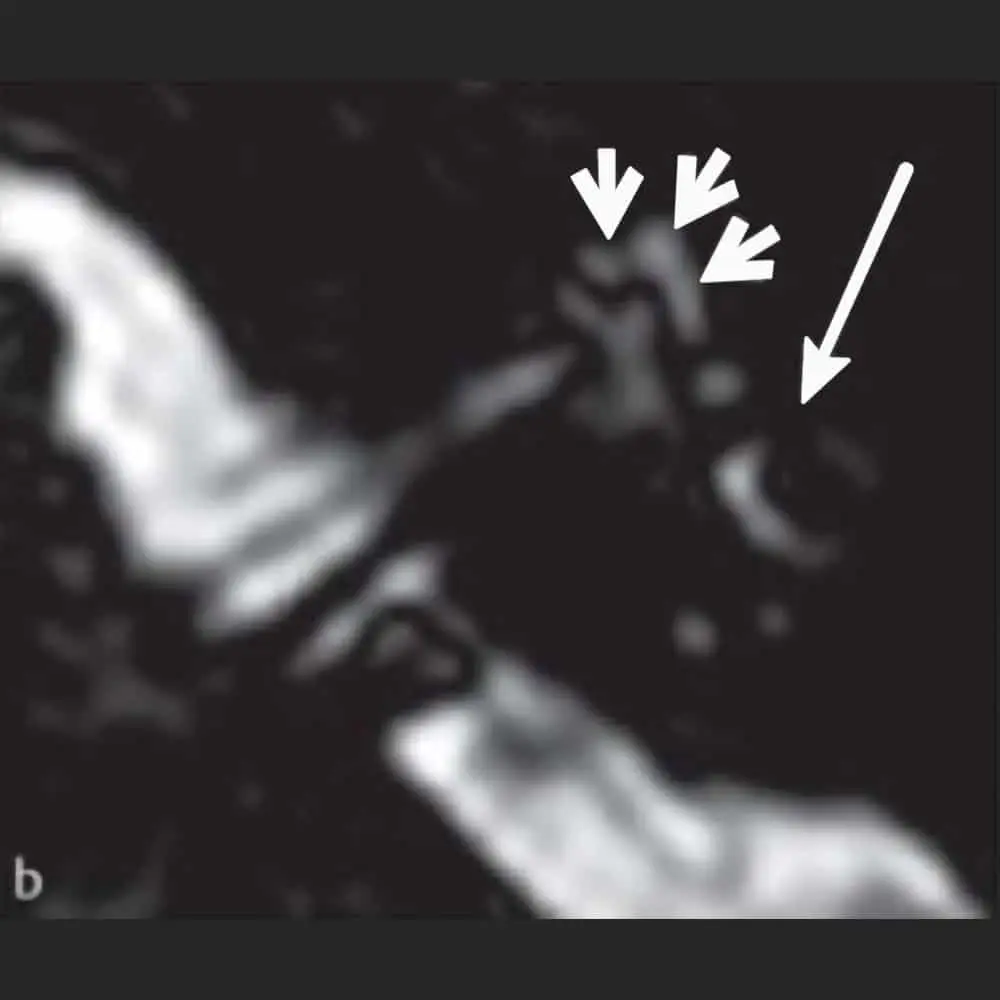
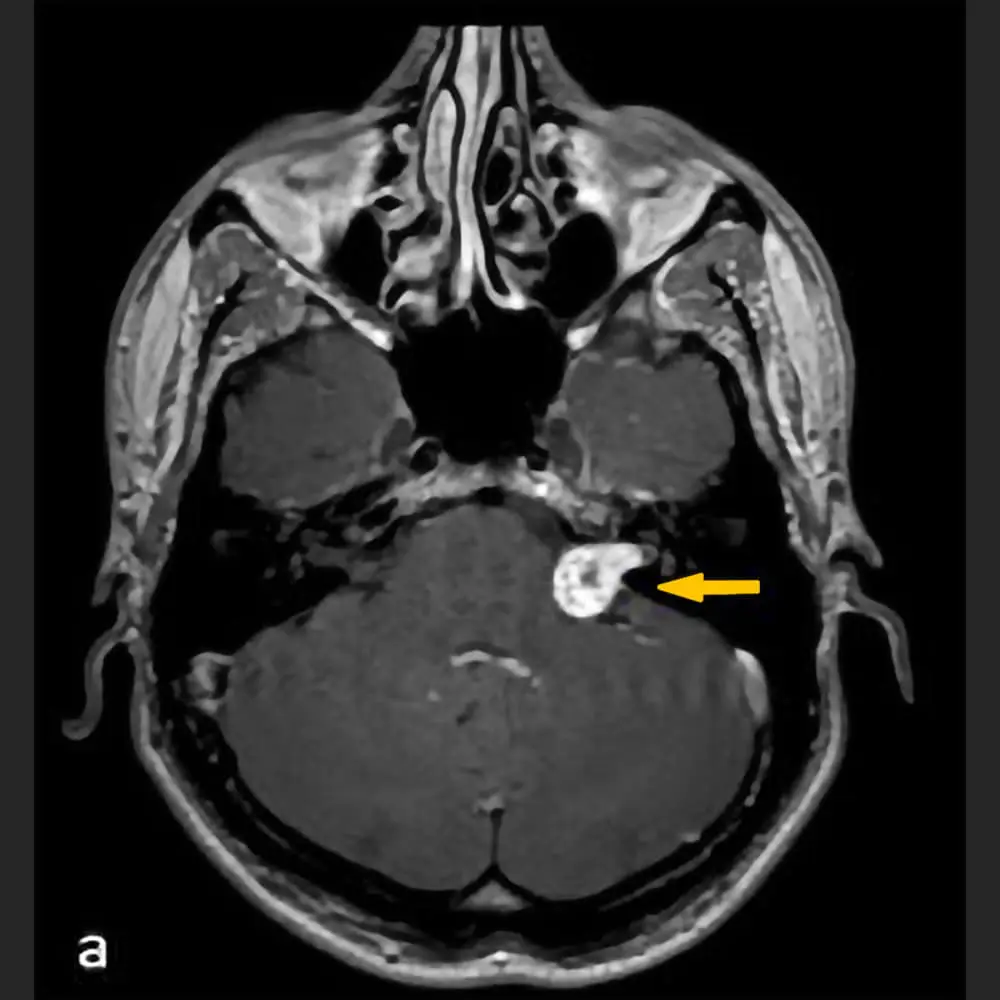
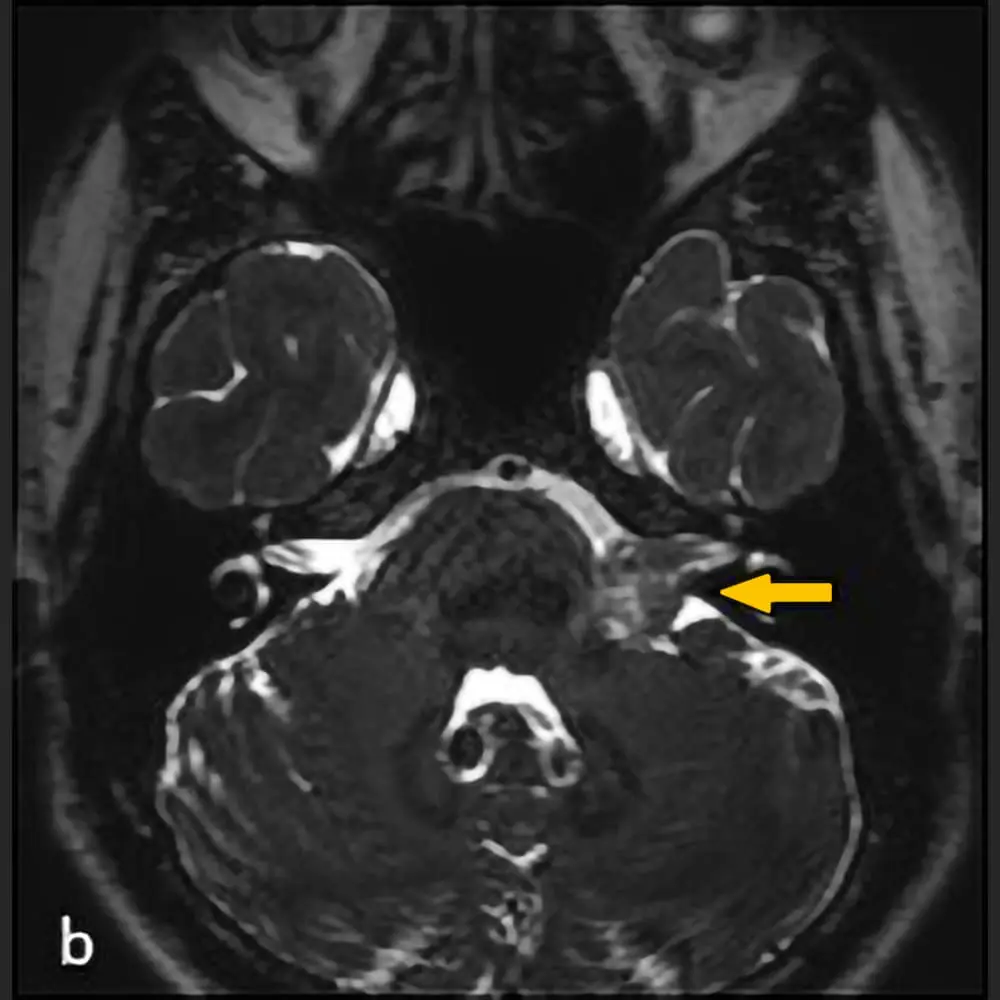
Wer unter Schwindel leidet, ist nicht allein. Neben Kopf- und Rückenschmerzen gehören Schwindel und Gleichgewichtsstörungen zu den häufigsten Beschwerden, mit denen sich Patienten an einen Arzt wenden. Mit fortschreitendem Alter nehmen Störungen des Gleichgewichtssystems noch einmal deutlich zu. In jungen Jahren tritt schwerer Schwindel nur bei jedem Sechsten bis Zehnten auf. Bei den über 75-Jährigen sind mehr als 30 Prozent betroffen.
Schwindel ist keine eigenständige Krankheit, sondern ein sogenanntes multisensorisches Syndrom. Dieses Krankheitsbild macht sich durch eine gestörte Wahrnehmung verschiedener Sinne, den Verlust der körperlichen Sicherheit im Raum und die damit verbundenen Gleichgewichtsstörungen bemerkbar.
Schwindelarten
Schwindel äußert sich auf vielfältige Weise. Die Betroffenen beschreiben ihre Symptome sehr unterschiedlich. Sie erleben Scheinbewegungen, fühlen sich allgemein unsicher oder benommen. Viele haben das Gefühl, dass sich etwas in ihnen dreht oder dass die Umgebung um sie kreist (Drehschwindel). Andere haben das Gefühl zu taumeln, vor allem, wenn sie stehen, oder die Umgebung scheint sich hin und her zu bewegen (Schwankschwindel). Eine weitere Variante ist das Gefühl, wie in einem Aufzug nach oben oder unten gezogen zu werden (Liftschwindel), oder nach vorne oder zur Seite zu kippen (Fallneigung). Der Schwindel kann plötzlich und unvermutet als Schwindelanfall auftreten, oft in Form eines Drehschwindels. Solche Schwindelattacken können unterschiedlich lange andauern, von Sekunden bis zu Stunden, und dann wieder vergehen. Die Attacken setzen oft bei bestimmten Bewegungen, körperlichen Belastungen oder in bestimmten Situationen ein. Manchmal hält der Schwindel über Tage und Monate an (Dauerschwindel). Bei manchen Menschen entwickelt sich der Schwindel zu einem ständigen unangenehmen Begleiter (chronischer Schwindel).
Prinzipiell unterscheiden Mediziner dabei vestibulären und nicht-vestibulären Schwindel.
Vestibulärer Schwindel
Vestibulärer Schwindel entsteht „im Kopf“ – also entweder durch widersprüchliche Reize oder eine gestörte Verarbeitung jener Informationen, die von den Gleichgewichtsorganen ans Gehirn geleitet werden. Der Auslöser dafür sind Erkrankungen oder Irritationen des Gleichgewichtssystems. Sind das Gleichgewichtsorgan bzw. der Gleichgewichtsnerv im Innenohr die Ursache, handelt es sich um einen peripheren vestibulären Schwindel. Bei Erkrankungen von Hirnstamm, Kleinhirn, oder Großhirn spricht man von einem zentralen vestibulären Schwindel.
Die häufigsten Formen und Ursachen von vestibulärem Schwindel sind:
Benigner paroxysmaler Lagerungsschwindel (BPPV)
Der harmlose Lagerungsschwindel ist die häufigste Form des Schwindels. Er wird durch kleinste Kristalle oder Steinchen (Otolithen) im flüssigkeitsgefüllten Gleichgewichtsorgan ausgelöst, die sich aus ihrer Verankerung gelöst haben (Cupulolithiasis, Canalolithiasis). Verändert der Betroffene seine Körperhaltung, bewegen sich die Steinchen oder Kristalle in den flüssigkeitsgefüllten Bogengängen und reizen die Sinneszellen. Ein akuter, kurzer und heftiger Schwindelanfall ist die Folge. Typischerweise setzt der Schwindel drei bis fünf Sekunden nach einer Lageveränderung (zum Beispiel nach dem Hinlegen) ein und dauert dann 20 bis 30 Sekunden an. Wird die Lage anschließend in derselben Richtung verändert, setzt der Schwindel erneut ein. Er wird als heftiges Drehgefühl empfunden und ist in der Regel von Übelkeit begleitet. Nach mehrmaliger Wiederholung bemerkt der Betroffene häufig eine leichte Abschwächung des Schwindelgefühls. Eine Hörbeeinträchtigung gehört nicht zu den Begleiterscheinungen.
Neuritis vestibularis
Die Entzündung des Gleichgewichtsnervs ist die zweithäufigste Ursache für peripheren vestibulären Schwindel. Die Gründe für diese Entzündung sind noch nicht bekannt. Die Entzündung löst einen äußerst unangenehmen, anhaltenden Drehschwindel aus. Die Symptome klingen nur langsam im Laufe von zwei bis vier Wochen ab. Gelegentlich kündigen kürzere Schwindelattacken den Hauptanfall schon einige Tage vorher an.
Vestibulopathie
Dreh- oder Taumelschwindel sind typisch für die Innenohrerkrankung (Vestibulopathie). Das Gleichgewichtsorgan sendet keine oder fehlerhafte Informationen an das Gehirn. Hierdurch funktioniert die automatische Verschaltung des Gleichgewichtsorganes mit den Augen (sogenannter vestibulookulärer Reflex) nicht mehr. Die automatische Ausgleichsbewegung der Augen kann daher nicht mehr stattfinden. Die Betroffenen können ihre Umgebung bei Bewegung nur noch verschwommen wahrnehmen, können Straßenschilder nicht mehr lesen oder die Gesichter entgegenkommender Personen nicht mehr sicher erkennen. Die Symptome können zwischen wenigen Minuten und einigen Tagen andauern und sind in der Regel bei Dunkelheit und auf unebenem Boden schlimmer, da hier die beiden anderen Säulen des Gleichgewichtes – die Augen und die Tiefensensibilität in den Füßen – keine zusätzlichen Informationen liefern können.
Die Ursache einer Vestibulopathie kann vielfältig und manchmal auch auf ein Zusammenspiel mehrerer Faktoren zurückzuführen sein. Mögliche Auslöser sind die Einnahme von innenohrschädigenden Medikamenten, die Menière-Erkrankung, Elektrolytverschiebungen, Virusinfekte oder auch Mikroinfarkte des Innenohres.
Vestibularisparoxysmie
Hier treten regelmäßig Schwindelanfälle auf (meist Drehschwindel, seltener Schwankschwindel), die nur Sekunden bis Minuten dauern und zu unsicherem Stehen und Gehen führen. Bestimmte Kopfhaltungen können die Anfälle auslösen. Die Ursachen der Vestibularisparoxysmie sind unklar. Es wird vermutet, dass es sich um eine Art Kurzschluss zwischen zwei benachbarten Nervenfasern (Axonen) handelt, der die Signalübermittlung des Gleichgewichtsorganes zum Gehirn kurzzeitig stört.
Schwindel durch Morbus Menière
Die Menière-Erkrankung ist eine Erkrankung des Innenohres. Sie betrifft sowohl die Hörschnecke als auch das Gleichgewichtsorgan. Die Erkrankung tritt in der Regel anfangs nicht in ihrer Vollausprägung aus. Viele Patienten entwickeln zunächst einzelne Symptome und erst nach längerer Zeit kommen weitere Beschwerden im Sinne der klassischen Trias: „Tieftonhörverlust, Schwindel und Tinnitus“ hinzu. Typischerweise klagen die Patienten zunächst über einen Drehschwindel, der Stunden bis zu Tagen anhalten kann. Zumeist wird begleitend auch ein „Völlegefühl“ des Ohres beschrieben.
Diese Schwindelanfälle wiederholen sich in höchst unterschiedlicher Frequenz. Einige Patienten leiden mehrmals pro Woche unter Schwindel, andere nur einmal im Jahr. Nach mehreren Anfällen, selten auch direkt beim ersten Anfall, bemerkt der Betroffene einen Hörverlust des betroffenen Ohres und ein Ohrgeräusch im Schwindelanfall. Im Hörtest kann dann auch eine Schädigung der Hörschnecke bei tiefen Frequenzen gemessen werden. Dieser Hörverlust bessert sich gelegentlich etwas zwischen den Anfällen, führt jedoch mit fortschreitender Krankheitsdauer zu einer langsam eintretenden Ertaubung. Ebenso verliert das Gleichgewichtsorgan langsam seine Funktion. Man spricht vom „Ausbrennen“ der Erkrankung. Ursächlich für die geschilderten Symptome ist ein Überdruck im flüssigkeitsgefüllten Innenohr (sogenannter Endolymphhydrops). Dieser Überdruck führt zu einer Schädigung der empfindlichen Nervenzellen.
Mit wiederholten Anfällen sind diese Schäden so schwerwiegend, dass die Nervenzellen sowohl in der Hörschnecke als auch im Gleichgewichtsorgan unwiederbringlich absterben und die Organe ihre Funktion verlieren. Der Zeitpunkt dieses Funktionsverlusts kann bereits nach wenigen Monaten, aber auch erst nach Jahrzehnten erreicht sein. Zu den Ursachen für diesen Überdruck wird geforscht – gesicherte Erkenntnisse liegen jedoch noch nicht vor. In 20 Prozent der Fälle tritt die Menière Erkrankung mittelfristig auch am anderen Ohr auf.